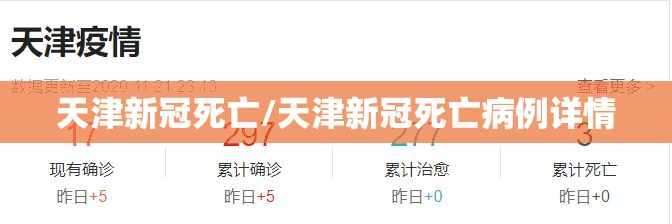
2022年初冬,天津成为国内首波奥密克戎变异株大规模冲击的城市之一,随着感染人数攀升,一个沉重的话题浮出水面——死亡病例的出现,官方通报显示,天津本轮疫情中报告了多例新冠肺炎死亡病例,多为高龄、未接种疫苗或伴有严重基础疾病的患者,这些数字背后,是一个个鲜活生命的逝去,也是对中国抗疫策略的深刻考验。
数据背后的生命之重
根据天津市疾控中心发布的信息,死亡病例中年龄最大者超过90岁,最小者亦年逾七十,他们大多患有心脑血管疾病、糖尿病或慢性呼吸系统疾病,其中一例典型病例为82岁男性,未接种疫苗,因肺部感染合并多器官功能衰竭离世,这些数据揭示了一个残酷现实:奥密克戎虽毒性减弱,但对脆弱人群仍具致命威胁。
值得注意的是,天津的死亡病例集中发生在医疗资源承压最重的阶段,当时,定点医院ICU床位一度接近饱和,医护力量虽全力调配,仍难以完全避免重症患者的救治延迟,一位参与救治的医生坦言:“我们面对的不仅是病毒,还有基础疾病与感染相互交织的复杂局面。”
防控体系的应对与挑战
天津的抗疫实践折射出中国“动态清零”政策下的两难困境,快速封控、大规模核酸筛查有效遏制了病毒扩散;医疗资源挤兑风险始终存在,死亡病例的出现,促使政府进一步优化分级诊疗方案:将轻症患者分流至方舱医院,保留定点医院资源用于重症救治;同时紧急为老年人群开通疫苗接种“绿色通道”。
社区防控同样面临挑战,部分老年人因行动不便或对疫苗安全性存疑,未能及时接种,天津某社区工作人员透露:“曾多次上门动员一位卧床老人接种,但家属犹豫不决,最终老人感染后不幸离世。”这一案例反映出公共卫生政策在“最后一公里”落实中的复杂性。
生命代价引发的社会思考
天津死亡病例的出现,引发了对疫情防控代价的公共讨论,有观点认为,严格防控虽避免了大面积死亡,但社会成本高昂;亦有声音强调,在医疗资源不均的国情下,放松管控可能导致更大人道危机,天津通过后期加强养老机构闭环管理、推广抗病毒药物早期应用等措施,将死亡率控制在较低水平。
更深层而言,疫情暴露了我国公共卫生体系的短板,老年人群健康档案不完善、基层医防融合能力不足、危重症患者跨区域转诊机制待优化等,中国疾控中心专家指出:“未来防控重点需从单纯阻截病毒,转向加强脆弱人群保护和完善分级诊疗体系。”
走向精准防控的新阶段
天津的经验为后续政策调整提供了重要参考,2022年末起,中国陆续出台“新十条”“乙类乙管”等政策,将防控重心从社会面清零转向医疗资源储备与重症救治,天津率先建立的“重点人群健康监测系统”——通过大数据追踪65岁以上老年人健康状态——已被多地借鉴。
值得注意的是,天津死亡病例统计口径与国际标准一致(即直接因新冠肺炎导致的呼吸衰竭死亡),但公众对数据透明度的期待持续存在,有学者建议,需建立更完善的死亡病例回溯分析机制,区分直接死因与基础病诱因,从而更科学评估疫情危害。
天津新冠疫情中的死亡病例,既是个体家庭的悲剧,也是国家抗疫进程中的警示碑,它提醒我们:疫情防控的本质是保护生命,而生命权的保障既需要科学防控的精准性,也需要人文关怀的温度,在病毒变异与人类应对的长期博弈中,如何平衡防控措施与社会成本,如何筑牢脆弱人群的健康防线,仍是需要持续探索的命题,每一个数字的背后,都是对生命至上理念的深刻诠释,也是一个社会在危机中成长的印记。


 微信扫一扫打赏
微信扫一扫打赏

